Dans cet article sur l’insuline et pic de glycémie, je m’attache à traduire et à adapter de l’anglais une suite d’excellents travaux, malheureusement méconnus en France, de James Krieger. J’espère que cette introduction vous donnera envie d’en découvrir plus, et si vous souhaitez éviter l’argumentaire et les références scientifiques, je vous invite à passer directement ma conclusion.
James Krieger est un auteur, conférencier, et collaborateur de Brad Schoenfeld (auteur du best seller « Hypertrophie ») diplômé de l’Université de Floride en nutrition et en science de l’exercice. Il a ainsi publié plusieurs recherches dans des revues scientifiques (American Journal of Clinical Nutrition ou Journal of Applied Physiology) et connu pour avoir été le rédacteur scientifique de différents journaux. Il travaille dans le domaine de la santé, de la nutrition et du fitness depuis plus de 20 ans.
Depuis quelques années maintenant, dans le milieu du fitness règne une vraie crainte des fluctuations de la glycémie. A ce sujet, j’avais déjà en 2018 réagit aux nombreuses interrogations des lecteurs dans un article intitulé : Intérêt de l’indice glycémique pour les sportifs en bonne santé. On voit ainsi des pratiquants (parfois débutants) éviter à tout prix les aliments avec un indice glycémique élevé (IG), et d’autres se préoccuper du moindre pic de glycémie comme si s’était un fléau.
En réalité, à moins d’avoir des dispositions familiales au diabète, ou d’être diabétique, il n’y a aucune raison (et aucune preuve) de vouloir systématiquement supprimer les aliments à IG élevé, de contrôler sa charge glycémique ou d’éviter la whey sous prétexte qu’elle provoque un pic de glycémie. Cette diabolisation a été créée sur un certain nombre d’idées fausses concernant l’insuline, ses effets biologiques et sa sécrétion.
Dans cet article sera également discuté de la façon dont les produits laitiers sont parmi les aliments les plus insulinémiques, mais qui ne favorisent pas la prise de graisse ou de poids, ce qui défait l’hypothèse selon laquelle les glucides entraînent l’accumulation de graisses par la sécrétion d’insuline. J’espère clarifier définitivement les choses par ce travail.
Sommaire de l'article :
INSULINE ET PIC DE GLYCÉMIE TOUTE LA VÉRITÉ
L’insuline est depuis des années maltraitée, elle a été présentée comme une hormone maléfique qui devrait être à tout prix évitée. Cependant, rien ne justifie que l’insuline mérite le traitement qu’elle a reçu.
Qu’est ce que l’insuline et comment fonctionne-t-elle ?
L’insuline est une hormone qui régule les niveaux de sucre dans votre sang. Lorsque vous mangez un repas, les glucides contenus dans le repas sont décomposés en glucose (un sucre utilisé comme énergie par vos cellules). Le glucose pénètre dans votre sang. Votre pancréas détecte l’augmentation du glucose et libère de l’insuline. L’insuline permet au glucose de pénétrer dans votre foie, vos muscles et vos cellules graisseuses. Une fois que votre glycémie commence à redescendre, les niveaux d’insuline redescendent également. Ce cycle se déroule tout au long de la journée. Vous mangez un repas, le glucose augmente, l’insuline augmente, le glucose diminue et l’insuline diminue. Les niveaux d’insuline sont généralement au plus bas tôt le matin, à au moins 8 heures après votre dernier repas.
L’insuline ne fait pas que réguler la glycémie. Ce processus a également d’autres effets, comme par exemple, la stimulation de vos muscles à construire de nouvelles protéines (un processus appelé synthèse des protéines). Il inhibe également la lipolyse (dégradation des graisses) et stimule la lipogenèse (création de graisses) .
C’est ce dernier effet par lequel l’insuline a acquis sa mauvaise réputation. Parce que les glucides stimulent votre corps à libérer de l’insuline, certaines personnes ont fait valoir qu’un régime riche en glucides vous ferait grossir. Leur raisonnement, en résumé, se présente comme suit :
- Régime riche en glucides -> Insuline élevée -> Lipogenèse accrue / Lipolyse diminuée -> Graisse corporelle accrue -> Obésité
En utilisant cette même logique, ils soutiennent qu’un régime faible en glucides est préférable pour la perte de graisse, car les niveaux d’insuline sont maintenus bas. Leur logique ressemble à celle-ci :
- Régime pauvre en glucides -> Faible taux d’insuline -> Lipogenèse diminuée / Lipolyse accrue -> Graisse corporelle diminuée
Cependant, cette logique est basée sur de nombreux mythes que nous allons maintenant examiner.
MYTHE – Un régime riche en glucides conduit à des niveaux d’insuline chroniquement élevés
En réalité, l’insuline n’est élevée que pendant un certain temps après un repas chez les individus en bonne santé.
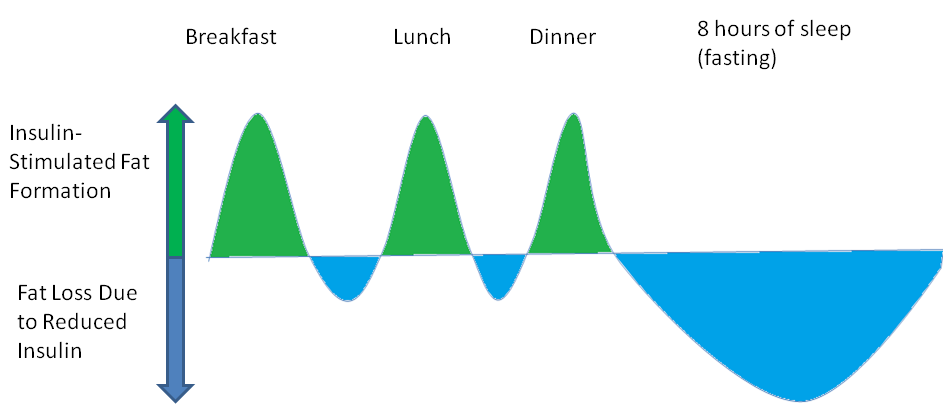
Une idée fausse concernant un apport élevé en glucides est qu’il conduira à des niveaux d’insuline chroniquement élevés, ce qui signifie que vous gagnerez de la graisse car la lipogenèse dépassera constamment la lipolyse (rappelez-vous que le gain de graisse ne peut se produire que si le taux de lipogenèse dépasse le taux de lipolyse). Cependant, chez les personnes en bonne santé, l’insuline ne monte qu’en réponse aux repas. Cela signifie que la lipogenèse ne dépassera la lipolyse que pendant les heures suivant un repas (connue sous le nom de période postprandiale). Pendant les périodes de jeûne (comme les périodes prolongées entre les repas ou lorsque vous dormez), la lipolyse dépassera la lipogenèse (ce qui signifie que vous brûlez des graisses). Sur une période de 24 heures, tout s’équilibrera (en supposant que vous ne consommez pas plus de calories que vous n’en dépensez), ce qui signifie que vous ne prenez pas de poids. Voici un graphique montrant comment cela fonctionne :
Après les repas, la graisse est déposée à l’aide de l’insuline. Cependant, entre les repas et pendant le sommeil, la graisse est perdue. Le bilan lipidique sera nul sur une période de 24 heures si l’apport énergétique correspond à la dépense énergétique.
Ce n’est qu’un tableau approximatif que j’ai fait, mais la zone verte représente la lipogenèse se produisant en réponse à un repas. La zone bleue représente la lipolyse se produisant en réponse au jeûne entre les repas et pendant le sommeil. Sur une période de 24 heures, celles-ci seront équilibrées en supposant que vous ne consommez pas plus de calories que vous n’en dépensez. Cela est vrai même si l’apport en glucides est élevé. En fait, il y a des populations qui consomment des régimes riches en glucides et n’ont pas de taux d’obésité élevés, comme le régime traditionnel des Okinawa. De plus, si l’apport énergétique est inférieur à la dépense énergétique, un régime riche en glucides entraînera une perte de poids comme tout autre régime.
MYTHE – Les glucides entraînent l’insuline, qui stimule le stockage des graisses
En réalité, votre corps peut synthétiser et stocker les graisses même lorsque l’insuline est faible.
L’une des plus grandes idées fausses concernant l’insuline, est qu’elle est nécessaire pour le stockage des graisses. Ce n’est pas le cas. Votre corps a des moyens de stocker et de conserver les graisses même lorsque l’insuline est faible. Par exemple, il existe une enzyme dans vos cellules graisseuses appelée lipase hormonosensible (HSL). L’HSL aide à décomposer les graisses. L’insuline supprime l’activité de HSL, et supprime ainsi la dégradation des graisses. Cela a amené les gens à pointer du doigt les glucides pour provoquer un gain de graisse.
Cependant, les graisses suppriment également le HSL même lorsque les niveaux d’insuline sont bas. Cela signifie que vous ne pourrez pas perdre de graisse même lorsque l’apport en glucides est faible, si vous mangez trop de calories. Si vous ne mangiez pas de glucides mais 5 000 calories de matières grasses, vous ne seriez toujours pas en mesure de perdre des graisses même si l’insuline ne serait pas élevée. Ce serait parce que l’apport élevé en matières grasses supprimerait l’HSL. Cela signifie également que, si vous suivez un régime pauvre en glucides, vous devez toujours manger moins de calories que vous n’en dépensez pour perdre du poids.
Certaines personnes pourraient dire : « Essayez simplement de consommer 5000 calories d’huile d’olive et voyez jusqu’où vous allez. » Eh bien, 5000 calories d’huile d’olive ne sont pas très agréables au goût, donc bien sûr je n’irai pas très loin. Je n’irais pas très loin en consommant 5 000 calories de sucre de table pur non plus.
MYTHE – L’insuline vous donne faim
En réalité, l’insuline supprime l’appétit.
C’est un fait bien connu que l’insuline supprime de façon aiguë l’appétit. Cela a été démontré dans des dizaines et des dizaines d’expériences. Ce point sera important lorsque nous parlerons de la prochaine idée fausse.
MYTHE – Les glucides sont particulièrement responsables de la conduite de l’insuline
En réalité, la protéine est aussi un puissant stimulateur d’insuline.
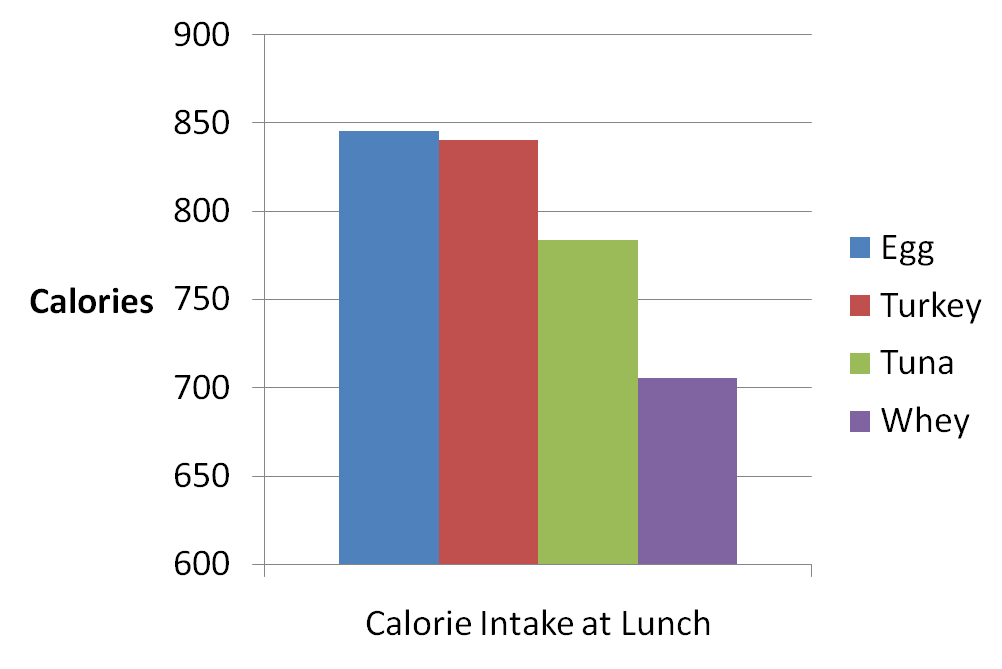
C’est probablement la pire idée qui existe. Les glucides ont mauvaise réputation à cause de leur effet sur l’insuline, mais les protéines stimulent également la sécrétion d’insuline. En fait, la protéine peut être tout aussi puissant pour stimuler l’insuline que les glucides. Une étude récente a comparé les effets de deux repas différents sur l’insuline. Un repas contenait 21 grammes de protéines et 125 grammes de glucides. L’autre repas contenait 75 grammes de protéines et 75 grammes de glucides. Les deux repas contenaient 675 calories. Voici un tableau de la réponse à l’insuline :
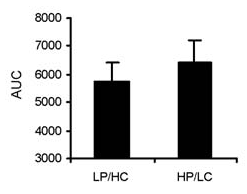
Comparaison de la réponse à l’insuline entre un repas pauvre en protéines et riche en glucides et un repas riche en protéines et pauvre en glucides.
Voici maintenant un tableau de la réponse glycémique :
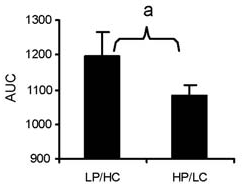
Comparaison de la réponse glycémique à un repas pauvre en protéines et riche en glucides et à un repas riche en protéines et pauvre en glucides.
Vous pouvez voir que, malgré le fait que la réponse glycémique était beaucoup plus élevée dans le repas avec plus de glucides, la réponse insulinique n’était pas plus élevée. En fait, la réponse à l’insuline était un peu plus élevée après le repas riche en protéines, bien que ce ne soit pas statistiquement significatif.
Certaines personnes pourraient soutenir que la condition «faible en glucides» n’était pas vraiment faible en glucides car elle contenait 75 grammes de glucides. Mais ce n’est pas le but. Le fait est que la condition riche en glucides avait presque deux fois plus de glucides, ainsi qu’une réponse plus élevée en glucose, mais la sécrétion d’insuline était légèrement plus faible. La protéine était tout aussi puissante pour stimuler l’insuline que les glucides.
Je peux également entendre des arguments comme : « Oui, mais la réponse à l’insuline est plus longue et plus longue avec des protéines. » Ce n’était pas vrai non plus dans cette étude.
Vous pouvez voir dans le tableau qu’il y avait une tendance pour l’insuline à atteindre un pic plus rapide avec un état riche en protéines, avec une réponse moyenne de 45 uU / ml 20 minutes après le repas, contre environ 30 uU / ml dans un état riche en glucides.
Cette tendance à une réponse à l’insuline plus élevée était associée à une tendance à une suppression de l’appétit plus importante. Les sujets avaient tendance à avoir moins faim et plus de satiété après le repas riche en protéines :

Comparaison des repas faibles en protéines, riches en glucides et riches en protéines et faibles en glucides et leurs effets sur la faim et la satiété.
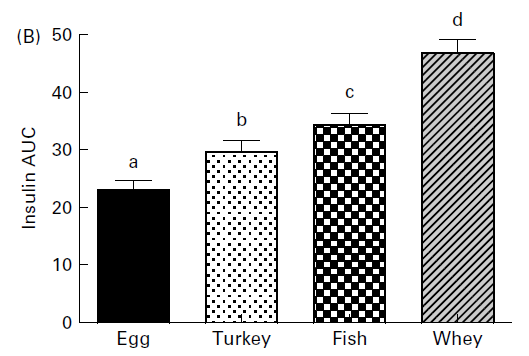
Voici les résultats d’une autre étude qui a comparé les effets de 4 différents types de protéines sur la réponse de l’insuline à un repas. Cette étude était intéressante car ils ont fait des milk-shakes à partir des différentes protéines. Les shakers ne contenaient que 11 grammes de glucides et 51 grammes de protéines. Voici la réponse de l’insuline aux différents shakers :
Vous pouvez voir que toutes ces protéines ont produit une réponse à l’insuline, malgré le fait que l’hydrate de carbone dans le shaker était faible. Il y avait également différentes réponses à l’insuline entre les protéines, le lactosérum produisant la réponse à l’insuline la plus élevée.
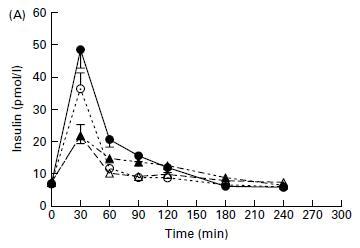
Maintenant, certains pourraient soutenir que la réponse est due à la gluconéogenèse (un processus par lequel votre foie convertit les protéines en glucose). L’idée est que la protéine sera convertie en glucose, ce qui augmentera ensuite les niveaux d’insuline. Comme je l’ai mentionné plus tôt, les gens affirmeront que cela entraînera une réponse à l’insuline beaucoup plus lente et plus longue, car il faut du temps pour que votre foie transforme les protéines en glucose. Cependant, ce n’est pas le cas, car la réponse à l’insuline a été rapide, culminant en 30 minutes et redescendant rapidement en 60 minutes:
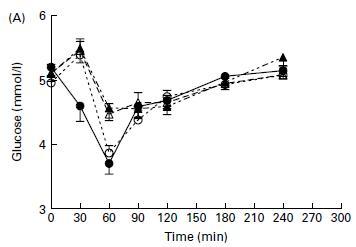
Cette réponse rapide à l’insuline n’était pas due à des modifications de la glycémie. En fait, la protéine de lactosérum, qui a provoqué la plus grande réponse à l’insuline, a provoqué une baisse de la glycémie :
La réponse à l’insuline était associée à une suppression de l’appétit. En fait, la protéine de lactosérum, qui avait la réponse à l’insuline la plus élevée, a provoqué la plus grande suppression de l’appétit. Voici un tableau montrant l’apport calorique des sujets lorsqu’ils ont déjeuné 4 heures après avoir bu le shake:
Les sujets ont mangé près de 150 calories de moins au déjeuner lorsqu’ils avaient des protéines de lactosérum, ce qui a également provoqué la plus grande réponse à l’insuline. En fait, il y avait une corrélation inverse extrêmement forte entre l’insuline et l’apport alimentaire (une corrélation de -0,93).
Voici les données d’une autre étude qui a examiné la réponse de l’insuline à un repas qui contenait 485 calories, 102 grammes de protéines, 18 grammes de glucides et presque pas de matières grasses :
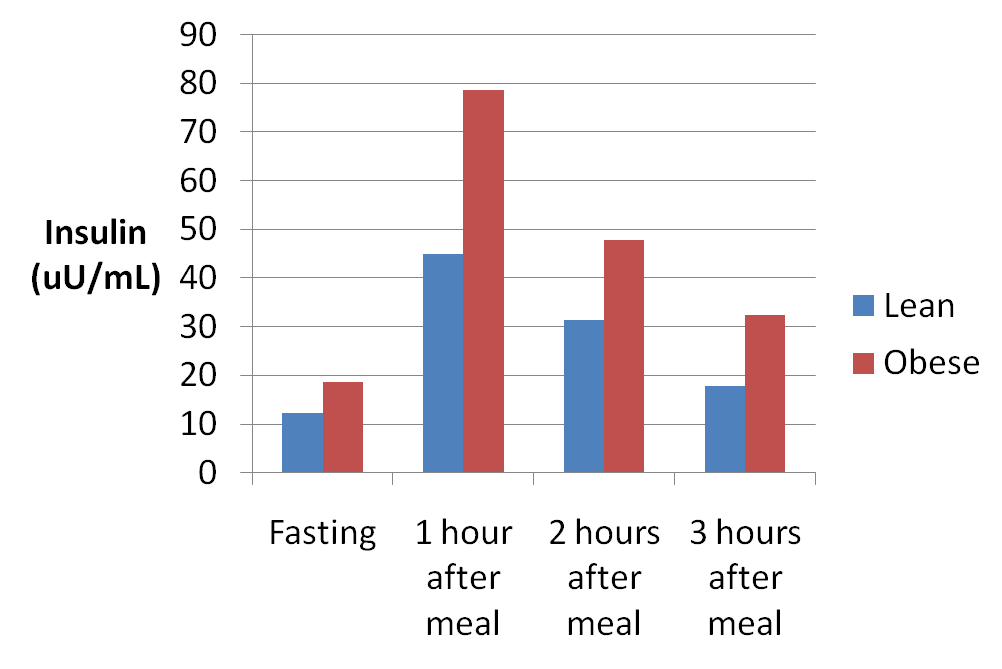
Réponse de l’insuline à un repas riche en protéines et en glucides chez les personnes maigres et obèses.
Vous pouvez voir que la réponse à l’insuline a été exagérée chez les sujets obèses, probablement en raison de la résistance à l’insuline. Voici un tableau de la réponse glycémique, vous pouvez voir qu’il n’y avait pas de relation entre la réponse glycémique et l’insuline, ce qui était similaire à l’étude discutée précédemment.
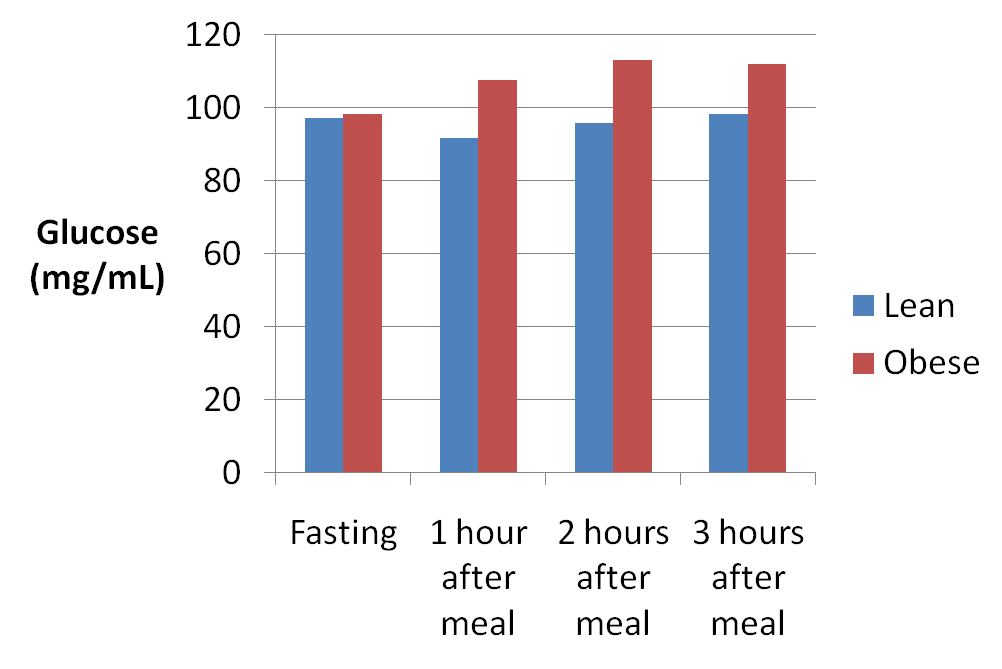
Réponse glycémique en réponse à un repas riche en protéines et faible en glucides chez les personnes maigres et obèses.
Le fait est que la protéine est un puissant stimulateur de la sécrétion d’insuline, et cette sécrétion d’insuline n’est pas liée aux changements de la glycémie ou de la gluconéogenèse de la protéine. En fait, une étude a révélé que le bœuf stimule autant la sécrétion d’insuline que le riz brun. La réponse glycémique de 38 aliments différents n’a pu expliquer que 23 % de la variabilité de la sécrétion d’insuline dans cette étude. Ainsi, il y a beaucoup plus derrière la sécrétion d’insuline que seulement les glucides.
Alors, comment les protéines peuvent-elles provoquer une augmentation rapide de l’insuline, comme le montre l’étude sur les protéines de lactosérum plus tôt ? Les acides aminés (les éléments constitutifs des protéines) peuvent stimuler directement votre pancréas à produire de l’insuline, sans avoir à être converti en glucose au préalable. Par exemple, l’acide aminé leucine stimule directement les cellules du pancréas à produire de l’insuline, et il existe une relation dose-réponse directe (c’est-à-dire que plus il y a de leucine, plus il y a de production d’insuline).
Certains pourraient dire : «Eh bien, bien sûr, les protéines provoquent la sécrétion d’insuline, mais cela ne supprime pas la combustion des graisses car elle provoque également la sécrétion de glucagon, ce qui contrecarre les effets de l’insuline. J’ai mentionné plus tôt comment l’insuline supprimera la lipolyse. Eh bien, certaines personnes pensent que le glucagon augmente la lipolyse pour annuler cela.
L’idée que le glucagon augmente la lipolyse est basée sur 3 choses : le fait que le tissu adipeux humain a des récepteurs de glucagon , le fait que le glucagon augmente la lipolyse chez les animaux, et le fait que le glucagon a été montré pour augmenter la lipolyse dans les cellules adipeuses humaines in vitro (en une culture cellulaire). Cependant, ce qui se passe in vitro n’est pas nécessairement ce qui se passe in vivo (dans votre corps). Nous avons ici un cas où de nouvelles données ont renversé la vieille pensée. Des recherches utilisant des techniques modernes ont montré que le glucagon n’augmente pas la lipolyse chez l’homme. D’autres recherches utilisant les mêmes techniques ont montré des résultats similaires. Je noterai également que cette recherche n’a trouvé aucun effet lipolytique in vitro.
Il faut se rappeler pourquoi le glucagon est libéré en réponse aux protéines en premier lieu. Étant donné que la protéine stimule la sécrétion d’insuline, elle entraînerait une baisse rapide de la glycémie si aucun glucide n’est consommé avec la protéine. Le glucagon empêche cette baisse rapide de la glycémie en stimulant le foie à produire du glucose.
L’insuline n’a rien de nocif
Le fait est que l’insuline n’est pas cette terrible hormone productrice de graisse qui doit être maintenue aussi basse que possible. C’est une hormone importante pour la régulation de l’appétit et de la glycémie. En fait, si vous vouliez vraiment maintenir l’insuline aussi bas que possible, alors vous ne mangeriez pas un régime riche en protéines, vous mangeriez un régime pauvre en protéines, faible en glucides et riche en graisses. Cependant, je ne vois personne recommander cela.
Je suis sûr que certains ont une certaine dissonance cognitive en lisant cet article en ce moment. Je le sais parce que j’ai vécu la même incrédulité il y a des années lorsque j’ai découvert ce document et comment les protéines ont provoqué de grandes réponses à l’insuline. À l’époque, j’avais la même conviction que d’autres avaient que l’insuline devait être maintenue sous contrôle et aussi faible que possible, et que les pics d’insuline étaient une mauvaise chose. J’ai eu du mal à concilier cette étude et mes convictions concernant l’insuline. Cependant, au fil du temps et en lisant plus de recherches, j’ai appris que mes croyances concernant l’insuline étaient tout simplement erronées.
Maintenant, vous vous demandez peut-être pourquoi les glucides raffinés peuvent être un problème. Beaucoup de gens pensent que cela est dû aux pics rapides d’insuline. Cependant, ce n’est évidemment pas l’insuline, car les protéines peuvent également provoquer des pics rapides d’insuline. Un problème avec les glucides raffinés est un problème de densité énergétique. Avec les glucides raffinés, il est plus facile de concentrer beaucoup de calories dans une petite quantité. Non seulement ça, mais les aliments à haute densité énergétique ne sont souvent pas aussi rassasiants que les aliments à faible densité énergétique. En fait, en ce qui concerne les aliments riches en glucides, la densité énergétique est un puissant prédicateur de la capacité d’un aliment à créer la satiété (c.-à-d. Que les aliments à faible densité énergétique créent plus de satiété). Il existe également d’autres problèmes avec les glucides raffinés qui dépassent le cadre de cet article.
L’essentiel est que l’insuline ne mérite pas la mauvaise réputation qui lui a été donnée. C’est l’une des principales raisons pour lesquelles les protéines aident à réduire la faim. Vous obtiendrez des pics d’insuline même avec un régime pauvre en glucides et riche en protéines. Plutôt que de vous soucier de l’insuline, vous devriez vous soucier du régime qui vous convient le mieux en ce qui concerne la satiété et la durabilité.
Les réponses individuelles à des régimes particuliers sont très variables et ce qui fonctionne pour une personne ne fonctionnera pas nécessairement pour une autre.
INSULINE ET PIC DE GLYCÉMIE UNE RÉPUTATION NON MÉRITÉE
MYTHE – les pics d’insuline sont «mauvais»
En réalité, les pics d’insuline remplissent une fonction physiologique normale et importante.
Dans le précédent chapitre, j’ai expliqué comment les protéines alimentaires peuvent provoquer des pics d’insuline tout comme les glucides alimentaires, et ces pics ne sont pas liés à la gluconéogenèse de la protéine (c’est-à-dire que la protéine est convertie en sucre). J’ai également montré comment ces pics sont en partie responsables de la suppression de l’appétit causée par les protéines alimentaires (en raison des effets de l’insuline sur votre cerveau pour inhiber l’appétit).
Je veux développer l’importance des pics d’insuline rapides dus à l’alimentation et leur importance dans la régulation de la glycémie. Pour ce faire, nous devons discuter des phases de la sécrétion d’insuline. La sécrétion d’insuline de votre pancréas se déroule en deux phases. La première phase se déroule très rapidement; votre pancréas détecte une augmentation du glucose et l’insuline est libérée dans les 1-2 minutes suivant cette augmentation de la glycémie. Cette réponse en phase rapide est le résultat de la libération d’insuline stockée par votre pancréas. Il est généralement terminé dans les 10 minutes. Cette réponse en phase rapide s’est avérée altérée chez les personnes présentant une tolérance au glucose altérée (les personnes qui ont une réponse glycémique plus élevée aux repas que la normale et un taux de glycémie à jeun plus élevé, mais qui ne sont pas diabétiques). Cette réponse en phase rapide est totalement absente chez les personnes atteintes de diabète de type 2.
Il y a une deuxième phase qui continue tant que le glucose est élevé. Cette libération d’insuline est obtenue par la libération d’insuline stockée, ainsi que la création de nouvelle insuline (l’insuline est créée à partir d’un précurseur appelé proinsuline). Lorsque vous injectez du glucose dans le sang de personnes en bonne santé et de diabétiques de type 2, vous obtenez des réponses à l’insuline qui ressemblent à ceci :
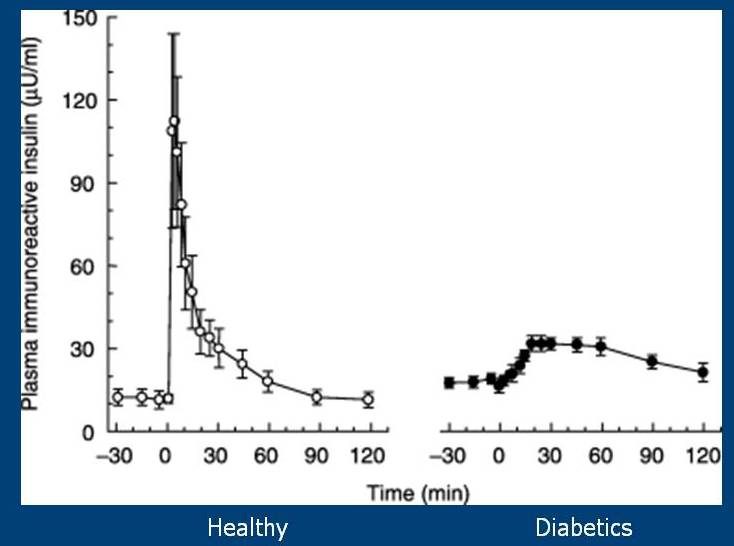
Réponse de l’insuline à l’administration de glucose intraveineux chez des personnes en bonne santé versus des diabétiques de type 2.
Vous pouvez voir que les diabétiques manquent complètement la réponse en phase rapide qui est présente chez les individus en bonne santé.
Il existe un médicament appelé exénatide (Byetta), qui a été trouvé pour restaurer cette réponse d’insuline en phase rapide chez les diabétiques :
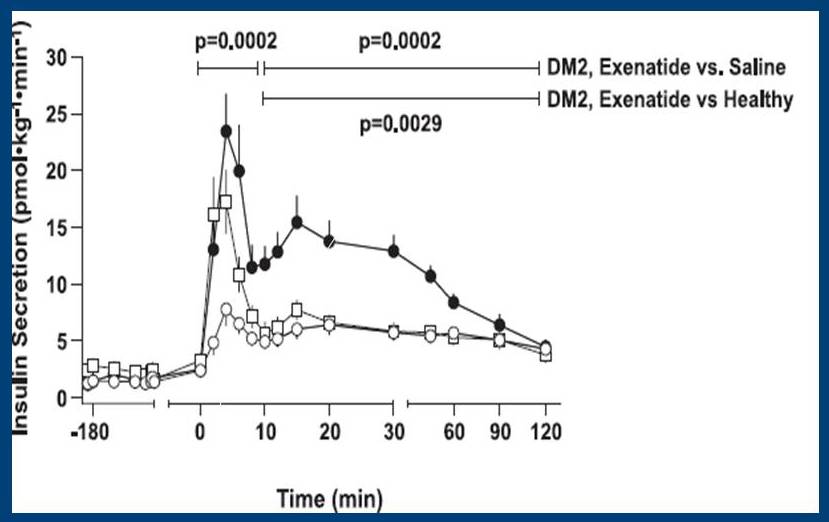
Réponses à l’insuline des diabétiques de type 2 et des individus en bonne santé, auxquels du glucose a été administré par voie intraveineuse.
Les cercles représentent la réponse à l’insuline des diabétiques de type 2 lorsqu’ils reçoivent un placebo. Les carrés représentent la réponse à l’insuline des diabétiques lorsqu’ils reçoivent de l’exénatide. Vous pouvez voir que l’exénatide rétablit la réponse insulinique en phase rapide. Les cercles noirs représentent la réponse à l’insuline des individus en bonne santé.
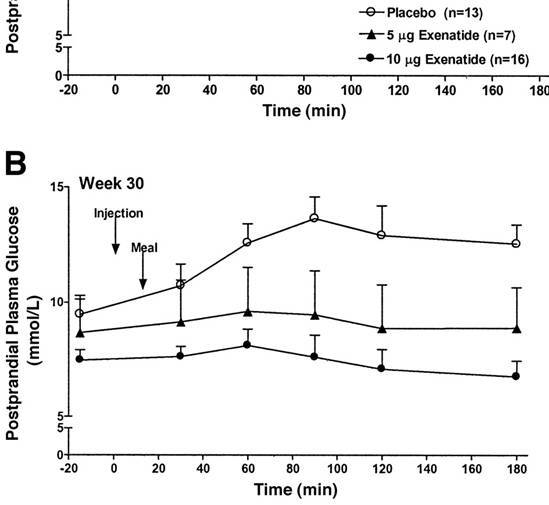
Cette restauration de la réponse insulinique en phase rapide améliore la régulation de la glycémie chez les diabétiques :
Les cercles représentent des sujets sous placebo. Les triangles et les cercles sombres représentent des sujets sous exénatide. Vous pouvez voir que la glycémie est restée stable chez les sujets sous exénatide, mais a progressivement augmenté chez les sujets sous placebo.
Vous pouvez voir dans le tableau ci-dessus que la glycémie est restée constante en réponse à un repas chez les sujets sous exénatide, mais elle a augmenté au fil du temps chez les sujets sous placebo.
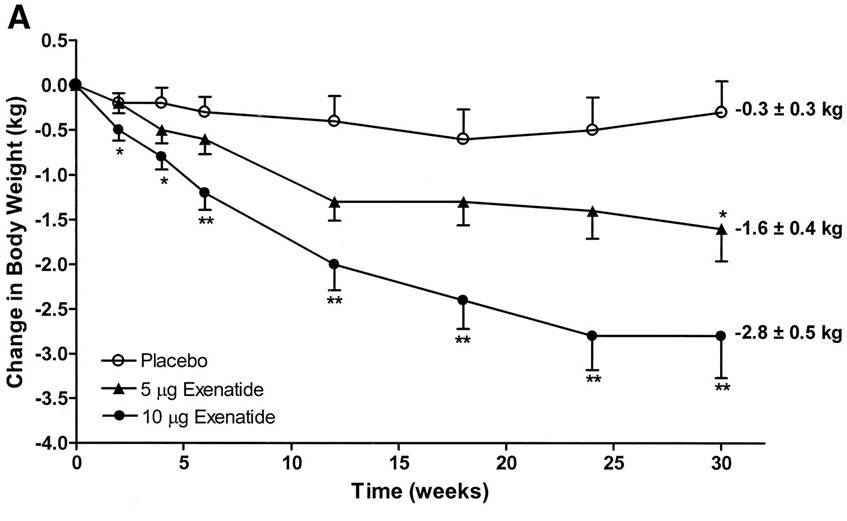
Beaucoup de gens aiment blâmer l’insuline pour l’obésité et la prise de poids, mais l’exénatide, qui rétablit les pics d’insuline chez les diabétiques de type 2, provoque une perte de poids :
Une partie de cette perte de poids est due à une amélioration de la satiété. L’exénatide est un médicament qui imite les effets d’une hormone appelée glucagon-like peptide-1 (GLP-1). Le GLP-1 est une hormone intestinale stimulant l’insuline (connue sous le nom d’incrétine). Le GLP-1 potentialise la sécrétion d’insuline, améliore la synthèse de l’insuline, régule à la hausse l’expression des gènes de l’insuline et inhibe la sécrétion de glucagon (hormone opposée de l’insuline). Pourtant, l’exénatide, qui imite le GLP-1 et aide à stimuler la sécrétion d’insuline, entraîne une perte de poids.
Le fait est que les pics d’insuline rapides en eux-mêmes ne sont pas une mauvaise chose. Les protéines provoquent des pics d’insuline rapides, mais les protéines réduisent l’appétit et aident à perdre du poids. Le GLP-1 et des médicaments comme l’exénatide contribuent aux pics d’insuline, mais ils réduisent l’appétit et entraînent une perte de poids. Le problème est que les gens confondent les pics d’insuline et les pics de glycémie. Il est bien établi que des augmentations et des baisses rapides de la glycémie peuvent contribuer à la faim. Parce que des augmentations rapides de la glycémie provoquent également des augmentations rapides de l’insuline, les gens finissent par blâmer l’insuline (et les effets des glucides à indice glycémique élevé sur l’insuline) pour le problème.
MYTHE – Étant donné que les diabétiques qui s’injectent de l’insuline prennent du poids, cela signifie que l’insuline est la raison de la prise de poids chez les non-diabétiques
En réalité, l’amyline est co-sécrétée avec l’insuline chez les non-diabétiques, l’amyline a des effets coupe-faim et lipolytiques.
Je remercie le Dr Stephan Guyenet pour ces informations. J’avais entendu parler de l’amyline, mais je ne l’avais pas examinée en détail. L’amyline est une hormone sécrétée par votre pancréas en même temps que l’insuline. L’amyline diminue l’appétit et stimule également la lipolyse (la décomposition des graisses en acides gras).
Les diabétiques de type 1 ne produisent pas d’amyline et la sécrétion d’amyline est altérée chez les diabétiques de type 2. Le pramlintide, un médicament qui imite les effets de l’amyline, s’est avéré produire une perte de poids chez les diabétiques.
Ces informations démontrent que les effets de l’injection d’insuline chez un diabétique ne peuvent pas être comparés aux effets des changements physiologiques de l’insuline chez un non diabétique, mais beaucoup de gens font à tort cette comparaison comme s’ils étaient similaires.
MYTHE – Réduire l’insuline améliorera la régulation de l’appétit
En réalité, l’insuline est l’une des nombreuses hormones essentielles à la satiété.
J’ai déjà abordé ce mythe précédemment dans cet article, montrant comment les protéines stimulaient la sécrétion d’insuline et aidaient à réduire l’appétit, et montrant également comment l’injection d’insuline dans le cerveau réduit l’appétit. Je tiens encore une fois à remercier le Dr Guyenet pour ces informations, mais lorsque vous supprimez les récepteurs d’insuline du cerveau d’une souris, la souris va trop manger et développer l’obésité.
MYTHE – Toutes ces informations ne s’appliquent qu’aux personnes en bonne santé
En réalité, ces informations s’appliquent à l’obésité et au diabète.
Sur d’autres forums, j’ai vu des gens commenter ces arguments et affirmer que ces informations ne s’appliquaient qu’aux personnes en bonne santé, et non aux diabétiques ou aux personnes obèses. Ils continuaient de croire que le traitement du diabète et des personnes obèses était une question de contrôle de l’insuline. Rien ne pouvait être plus loin de la vérité. Non seulement cela ressort des informations mentionnées plus haut dans cet article (telles que la façon dont l’exénatide restaure les pics d’insuline et améliore le contrôle de la glycémie et le poids corporel chez les diabétiques), mais cela ressort également du fait que les régimes riches en protéines se sont avérés utiles à la fois les diabétiques et les personnes obèses, malgré le fait que la protéine est un puissant stimulant de la sécrétion d’insuline.
Comme je l’ai mentionné plus tôt, les gens semblent confondre le contrôle de la glycémie et le contrôle de l’insuline. C’est la gestion de la glycémie elle-même qui est en partie responsable des avantages pour la santé des glucides à faible indice glycémique, ou de la réduction des glucides, ou de l’augmentation de l’apport en protéines, ou de la consommation de fibres alimentaires, ou de la consommation de fruits et légumes, ou de la consommation d’aliments entiers par rapport aux aliments transformés. Ce n’est pas le contrôle de l’insuline; le contrôle de l’insuline finit par être un sous-produit de ces autres comportements grâce à des améliorations de la sensibilité à l’insuline (la réactivité de vos cellules à l’insuline) et des réductions des fluctuations de la glycémie.
INSULINE ET PIC DE GLYCÉMIE – LES PRODUITS LAITIERS
Les produits laitiers sont insulinémiques mais ne favorisent pas la prise de poids
L’une des prémisses d’individus comme Gary Taubes est que les glucides stimulent l’accumulation de graisses en stimulant la sécrétion d’insuline. J’ai déjà montré comment cette prémisse est défectueuse dans les deux derniers paragraphes. À savoir, j’ai montré comment les protéines stimulent également la sécrétion d’insuline (parfois autant que les glucides) sans pour autant favoriser le gain de poids ou de graisse. J’ai également montré comment le médicament exénatide restaure la sécrétion d’insuline en phase rapide chez les diabétiques tout en favorisant la perte de poids.
Si l’hypothèse glucides / insuline était vraie, alors nous prédirions que les aliments extrêmement insulinémiques favoriseraient uniquement les graisses. Ce que beaucoup de gens ne réalisent pas, c’est que les produits laitiers sont parmi les aliments les plus insulinémiques. En fait, ils créent des réponses insulinémiques beaucoup plus importantes que ce à quoi vous vous attendez en fonction de leur teneur en glucides. Non seulement cela, mais le lactose, le principal glucide dans les produits laitiers, est en fait un indice glycémique bas et produit une lente augmentation de la glycémie (le lactose a un indice glycémique de 46 par rapport au pain blanc qui est de 100). En fait, l’indice glycémique de nombreux produits laitiers est assez faible, avec du lait entier à 39, du lait écrémé à 37, de la crème glacée à 51 et du yaourt aux fruits à 41.
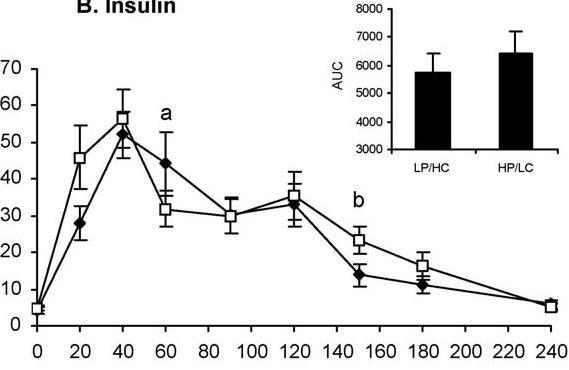
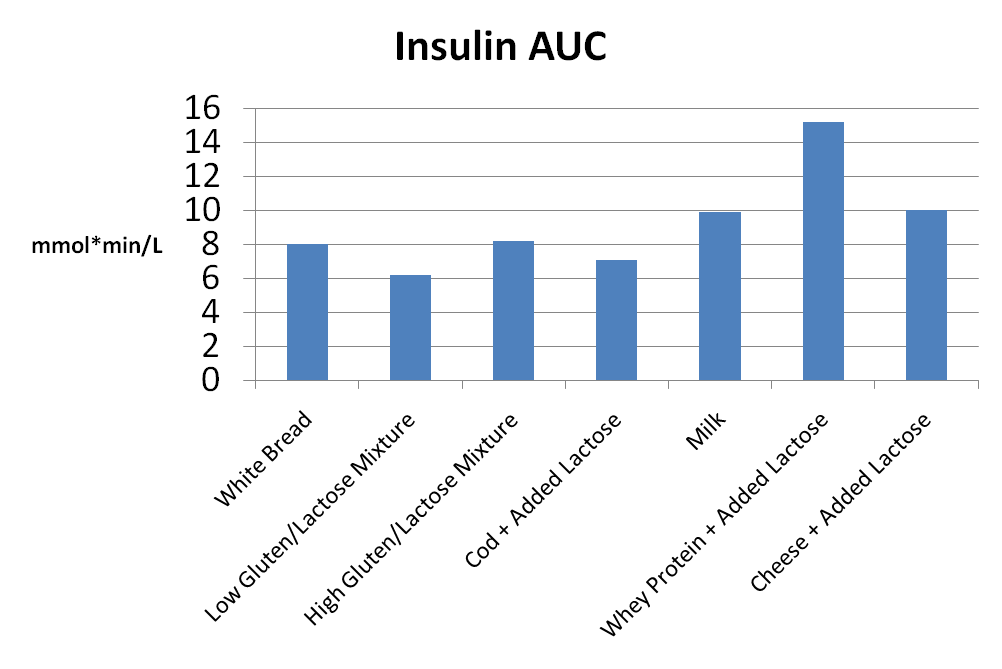
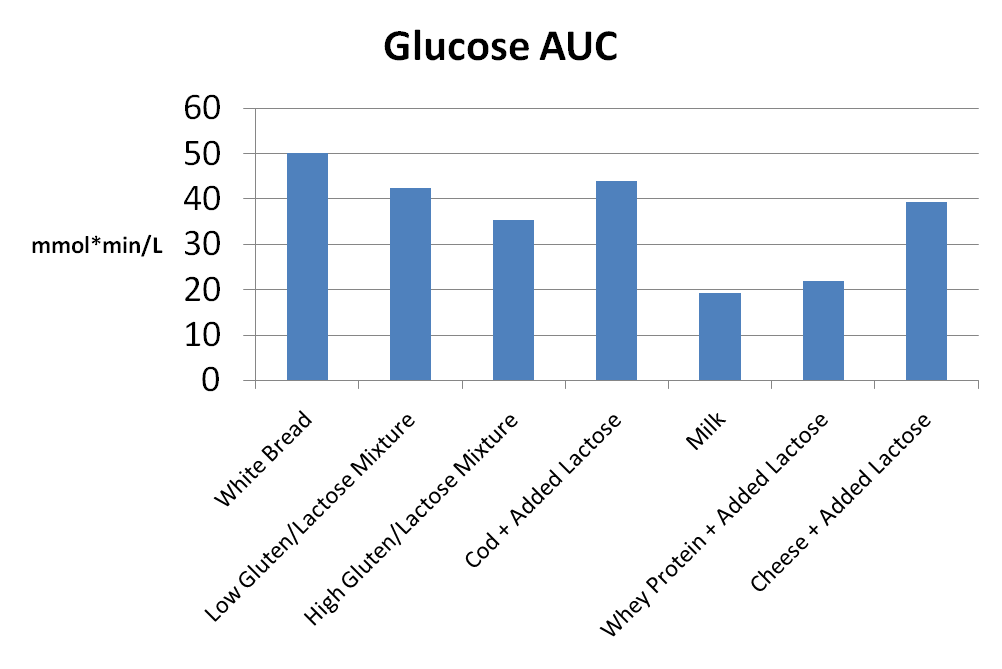
Malgré les faibles réponses glycémiques, les produits laitiers créent de très grandes réponses à l’insuline. Par exemple, dans une étude, les produits laitiers ont créé des réponses à l’insuline similaires ou supérieures à celles du pain blanc, malgré le fait que la réponse glycémique de certains produits laitiers était inférieure de 60% à celle du pain blanc. Dans cette étude, les chercheurs ont comparé les réponses glycémiques et insulinémiques entre le pain blanc, un mélange faible en gluten / lactose, un mélange élevé en gluten / lactose, de la morue avec du lactose ajouté, du lait, des protéines de lactosérum avec du lactose ajouté et du fromage avec du lactose ajouté. Toutes les conditions contenaient 25 grammes de glucides et 18,2 grammes de protéines, à l’exception du pain blanc et des mélanges à faible teneur en gluten / lactose, qui contenaient 25 grammes de glucides et 2,8 grammes de protéines. Ainsi, le lactose était l’hydrate de carbone dans toutes les conditions à l’exception du pain blanc.
Lorsque vous regardez l’aire d’insuline sous la courbe (AUC) pour les différentes conditions, vous pouvez voir que les produits laitiers ont en fait créé des réponses d’insuline plus importantes que le pain blanc, malgré des quantités similaires de glucides :
Il est évident que ce n’est pas le lactose qui est responsable de la plus grande réponse à l’insuline, car les mélanges de gluten / lactose et de morue / lactose ont entraîné des réponses d’insuline similaires ou inférieures au pain blanc.
La réponse glycémique n’était pas non plus responsable de l’augmentation de la réponse insulinique. En fait, la réponse glycémique était plus faible dans toutes les conditions par rapport au pain blanc, le lait créant la réponse glycémique la plus faible mais la 3e réponse insulinique la plus élevée :
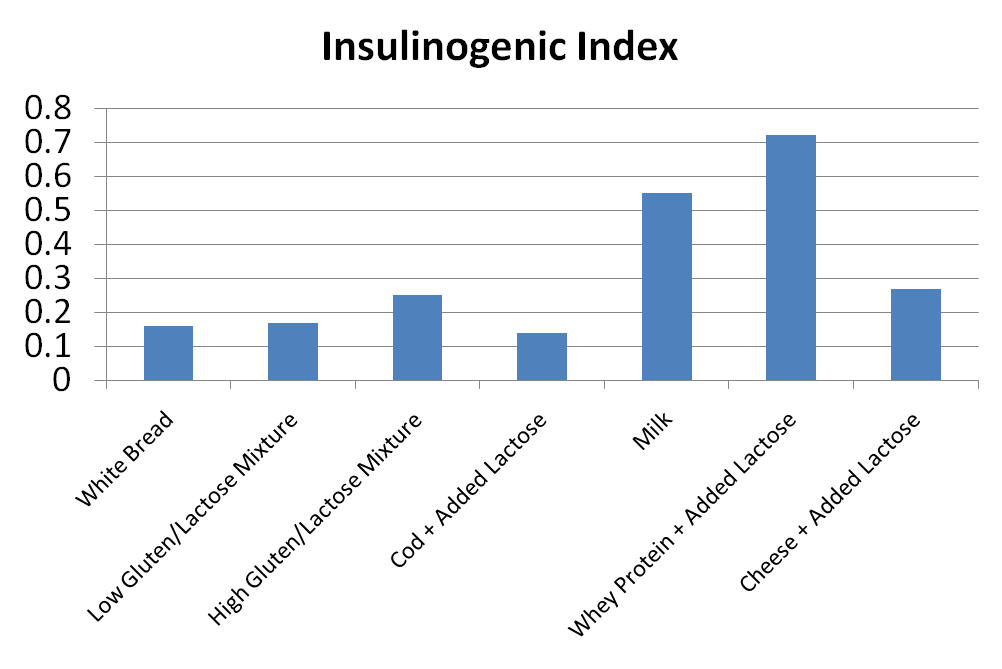
L’indice insulinogénique, qui relie la quantité de sécrétion d’insuline à la réponse glycémique, était significativement plus élevé dans les produits laitiers, ce qui indique que les produits laitiers ont stimulé une sécrétion d’insuline beaucoup plus importante que vous attendez en fonction de la réponse glycémique :
Ce n’est pas la seule étude à montrer les effets insulinémiques des produits laitiers. J’ai montré dans le premier chapitre de cet article comment la protéine de lactosérum, une protéine laitière, a créé la réponse à l’insuline la plus élevée par rapport aux protéines non laitières. Dans une étude sur les diabétiques de type 2, l’inclusion de protéines de lactosérum dans un repas a augmenté la réponse à l’insuline de 31 à 57 %, tandis que la réponse de la glycémie a été réduite jusqu’à 21%. Dans une autre étude, l’ajout de 400 ml de lait à un repas de pain a augmenté la réponse à l’insuline de 65%, malgré le fait qu’il n’y avait aucun changement dans la réponse glycémique. Dans cette même étude, l’ajout de 200 ou 400 ml de lait à un repas de spaghetti a augmenté la réponse à l’insuline de 300%; là encore, il n’y a pas eu de changement dans la réponse glycémique. En fait, boire du lait avec le repas de spaghetti a créé une réponse à l’insuline qui était similaire au pain blanc.
Voici les résultats d’une autre étude montrant les indices glycémique et insulinémique du lait par rapport au pain blanc :
Pourquoi les produits laitiers stimulent-ils tant d’insuline?
Il est clair que les produits laitiers stimulent de grandes quantités de sécrétion d’insuline, autant ou plus que le pain blanc. L’une des raisons pour lesquelles les produits laitiers créent de grandes réponses à l’insuline est due à leur teneur en acides aminés. En fait, la réponse postprandiale à l’insuline des produits laitiers est en corrélation avec l’augmentation des acides aminés à chaîne ramifiée – leucine, valine et isoleucine. J’ai déjà souligné dans le premier paragraphe comment la leucine stimulera directement votre pancréas pour produire de l’insuline.
Une autre raison pour laquelle les produits laitiers stimulent autant la sécrétion d’insuline est leurs effets sur une hormone appelée polypeptide insulinotrope dépendant du glucose (GIP). Comme GLP-1 dont j’ai parlé dans la deuxième partie de l’article, GIP est une incrétine. Cela signifie que c’est une hormone produite par vos intestins qui stimule la sécrétion d’insuline. Les produits laitiers stimulent l’augmentation de la production de GIP. Dans l’étude dont j’ai discuté précédemment, qui comparait le lactosérum, le lait et le fromage au pain blanc, le lactosérum et le fromage ont entraîné des réponses GIP 21 à 67% plus élevées que le pain blanc :
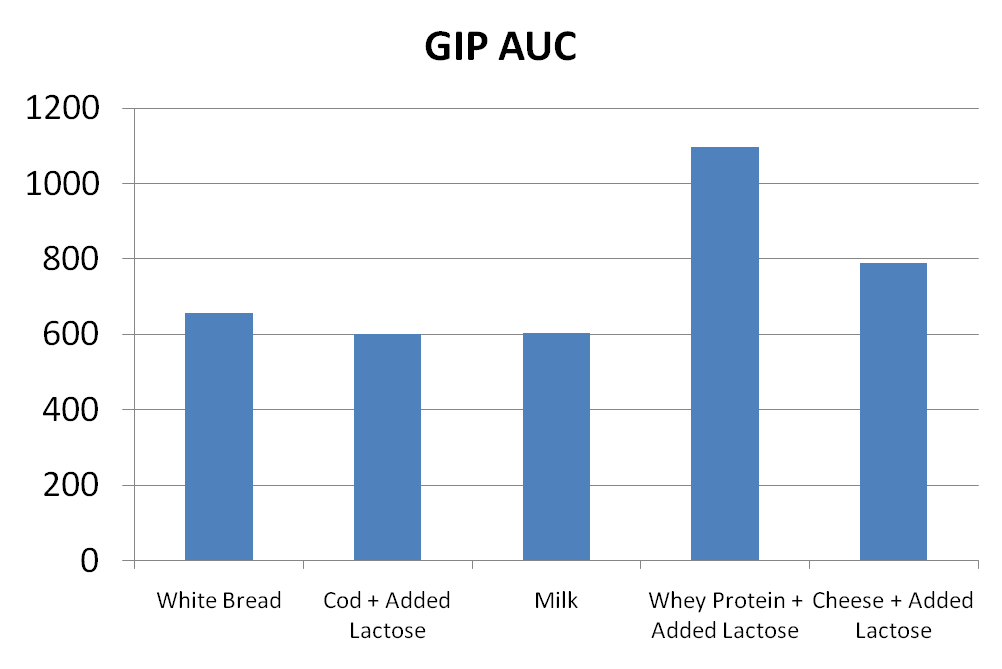
Réponse du polypeptide insulinotrope dépendant du glucose (GIP) aux produits laitiers par rapport au pain blanc.
Les données ci-dessus illustrent l’un des problèmes de l’hypothèse glucides / insuline et elles supposent que les glucides sont le principal stimulus de la sécrétion d’insuline. Cependant, il est clair que les acides aminés et les incrétines jouent également un rôle important dans la sécrétion d’insuline. Et comme je l’ai souligné dans le premier chapitre, la réponse glycémique d’un aliment n’explique que 23% de la variation de la réponse insulinique. Ainsi, la sécrétion d’insuline est beaucoup plus importante que la réponse glycémique résultant de la consommation de glucides.
Gain et perte de poids et produits laitiers
Il est clair que les produits laitiers sont extrêmement insulinémiques, bien plus que de nombreux aliments riches en glucides. Ainsi, si l’hypothèse glucides / insuline était vraie, alors nous prédirions qu’un régime riche en produits laitiers devrait favoriser le gain de poids et de graisse. Cependant, les études ne montrent aucune relation entre la consommation de produits laitiers et la prise de poids. Par exemple, il n’y a pas de relation entre la consommation de produits laitiers et l’IMC chez les femmes japonaises. Chez les hommes américains, il n’y a pas de relation entre une augmentation de la consommation de produits laitiers et une prise de poids à long terme. Chez les femmes en périménopause, des apports élevés de produits laitiers sont en réalité inversement associés à une prise de poids (c.-à-d. Que des apports plus élevés de produits laitiers sont associés à une prise de poids moindre).
Bien qu’il s’agisse d’études observationnelles, les résultats d’études contrôlées sur des animaux et des humains sont similaires. En fait, les études sur les animaux montrent une prise de poids moindre lorsqu’ils sont nourris avec des produits laitiers. Chez la souris, la supplémentation en yogourt entraîne moins de poids et de prise de graisse que les contrôles sur les régimes isocaloriques. Dans une autre étude, des souris transgéniques ont perdu du poids sur des régimes à énergie réduite. Les souris ont ensuite été autorisées à manger à volonté (c’est-à-dire autant qu’elles en avaient envie). Les souris nourries de produits laitiers ont retrouvé moins de matières grasses et de poids lors de la réalimentation. Dans une troisième étude, la consommation de produits laitiers, mais pas d’un supplément de calcium, a diminué la prise de poids et la graisse corporelle chez les souris nourries avec un régime riche en graisses. Dans une quatrième étude, les protéines laitières atténuaient le gain de graisse chez les rongeurs nourris avec un régime riche en graisses et en sucre Dans une cinquième étude, un régime laitier a atténué la prise de poids hebdomadaire chez les rats Sprague-Dawley.
Bien sûr, ce sont des études animales. Et les humains?
Dans une étude, les produits laitiers faibles en gras n’ont pas favorisé la prise de poids, contrairement aux produits laitiers riches en matières grasses. Se pourrait-il que le gain de poids dans cette étude était simplement causé par un excès de calories et non par l’insuline ? Dans une autre étude, une consommation accrue de produits laitiers n’a pas affecté la composition corporelle. Dans une troisième étude, une consommation accrue de produits laitiers n’a pas nui à la perte de poids. Dans une étude d’un an, une consommation accrue de produits laitiers n’a pas affecté les changements de masse grasse. Dans un suivi de 6 mois de cette étude, une consommation élevée de produits laitiers a prédit des niveaux inférieurs de masse grasse. Dans une étude de 9 mois, une consommation accrue de produits laitiers n’a pas affecté le maintien du poids, mais le groupe laitier élevé a montré des signes d’une plus grande oxydation des graisses.
La consommation de produits laitiers de James K.
Sa propre expérience personnelle avec les produits laitiers correspond parfaitement à la science. Il consomme beaucoup de produits laitiers et ça depuis de nombreuses années. Il consomme 6 à 9 litres de lait par semaine, mais également beaucoup de yaourts grec, de fromages cottage, de fromages ordinaires et de la protéine de lactosérum. Il prend des produits laitiers avec presque tous les repas. Ainsi, il a de grandes quantités d’insuline qui traversent son corps à peu près toute la journée. Si l’insuline était vraiment l’hormone de la graisse, favorisant la prise de poids comme certains l’ont fait croire, alors il devrait être maintenant obèse. Pourtant, il ne l’est pas et de loin.
Enfin, la croyance veut que les gens pensent que l’insuline donne faim, cela signifierait qu’il devrait avoir faim tout le temps avec toute l’insuline qui circule dans son corps toute la journée. Pourtant, il n’a pas faim.
Buvez du lait et vous aurez de l’insuline !
Les preuves sont accablantes : les produits laitiers ne favorisent pas la prise de poids et ils inhibent en fait la prise de poids dans les études animales. Ceci en dépit du fait que les produits laitiers produisent de très grandes réponses à l’insuline, autant ou plus que de nombreux aliments riches en glucides. Ainsi, il ressort clairement de cet article, que l’hypothèse glucides / insuline est incorrecte. L’insuline n’est pas le responsable de l’épidémie d’obésité; c’est plutôt un spectateur innocent qui a été accusé à tort.
INSULINE ET PIC DE GLYCÉMIE – LE PLUS GRAND MYTHE DE L’INSULINE
L’insuline n’est pas nécessaire pour que les cellules absorbent le glucose
Beaucoup de gens pensent que vos cellules ont besoin d’insuline pour extraire le sucre du sang. L’un des éléments de preuve qui est proposé à ce sujet est le diabétique de type I. Lorsqu’un diabétique de type I n’a pas d’insuline, la glycémie monte en flèche. C’est supposément parce que le sucre ne peut pas pénétrer dans les cellules.
Cependant, le scénario ci-dessus n’est pas ce qui se passe chez un diabétique de type I qui a été retiré de l’insuline. Le sucre peut très bien pénétrer dans les cellules. Il se passe en fait autre chose. Un article de synthèse publié dans le Journal of Anasthesia décrit en détail comment l’insuline a été mal comprise dans son rôle dans la régulation de la glycémie, et je résumerai cet article ici, ainsi que certains de mes propres commentaires.
Un homme en avance sur son temps
En 1916, Sir Edward Schafer, professeur de physiologie, a publié un livre intitulé The Endocrine Organs . Dans ce livre, il a émis l’hypothèse de l’existence de ce que nous appelons maintenant l’insuline:
Les résultats de la disparition du pancréas et de la greffe de pancréas s’expliquent mieux en supposant que le tissu des îlots produit un autacoïde qui passe dans la circulation sanguine et affecte le métabolisme des glucides et le stockage des glucides de manière à ce qu’il n’y ait pas d’accumulation excessive de glucose dans le sang. À titre provisoire, il sera commode de qualifier cette substance hypothétique d’insuline.
L’insuline serait découverte 8 ans plus tard. Schafer a également émis l’hypothèse que l’insuline a été créée à partir d’un précurseur inactif:
Il faut cependant préciser qu’il reste à déterminer si la substance active est produite en tant que telle dans le pancréas ou si elle existe là sous forme de pro-insuline qui se transforme ailleurs en autoacide actif.
La pro-insuline a été découverte près de 50 ans plus tard. Schafer était vraiment un homme en avance sur son temps.
Schafer a évité d’utiliser le terme «hormone» pour décrire l’insuline. Au lieu de cela, il a utilisé les termes «autacoid» et «chalone». Un autacoïde est une substance à action excitatrice, ce qui signifie qu’il stimule les choses dans votre corps. Un autacoid peut être considéré comme similaire à la pédale d’accélérateur de votre voiture; vous appuyez sur la pédale et cela stimule votre voiture à aller plus vite. Un chalone était une substance à action inhibitrice; cela ralentit les choses dans votre corps. Un chalone peut être considéré comme similaire au frein de votre voiture. Schafer a correctement émis l’hypothèse que l’insuline agissait à la fois comme un auto-stéroïde et un chalone dans votre corps. Il a également considéré que l’insuline agissait autant plus comme un chalone que comme un autacoïde dans votre corps. En d’autres termes, il a estimé que l’insuline et ses fonctions inhibitrices étaient beaucoup plus importantes que ses fonctions excitatrices ou stimulantes. Cela sera prouvé plusieurs années plus tard.
L’âge noir de l’endocrinologie
Cependant, avant que les données de Schafer ne soient vraiment prouvées, «l’âge noir de l’endocrinologie» s’ensuivit. C’était la période entre 1950 et 1980, où les scientifiques ont extrapolé au-delà de leurs découvertes. Ils ont pris des données animales in vitro (recherches effectuées dans un tube à essai ou une culture), puis ont supposé que la même chose se produit chez l’homme in vivo (à l’intérieur du corps). En fait, l’une des raisons pour lesquelles je suis si fortement critique envers Gary Taubes et son livre Good Calories, Bad Calories est qu’il s’appuie sur les recherches de cette période, malgré le fait qu’une grande partie de ce que l’on pensait alors a été soit renversée par de meilleurs recherches, ou du moins significativement modifiées. Taubes a même déclaré aux alentours de 31 minutes dans cette interview qu’il ne prête pas attention à la recherche moderne parce que « tout cela aurait dû être évident il y a des décennies. » C’est une position surprenante pour un écrivain scientifique; Je pense qu’il comprendrait que les conclusions scientifiques sont toujours provisoires. Cela est particulièrement vrai dans les sciences nutritionnelles et physiologiques, où les progrès des techniques de mesure nous ont permis de mesurer et de découvrir des choses que nous ne pouvions pas mesurer auparavant; cela a renversé ou modifié de nombreuses hypothèses et réflexions au fil des ans.
L’âge noir de l’endocrinologie est à l’origine de la croyance erronée que l’insuline est nécessaire pour que vos cellules absorbent le glucose. Des expériences menées dans les années 50 ont montré que l’insuline pouvait stimuler des morceaux de muscle et de graisse de rat pour absorber le glucose. Ces données ont été extrapolées aux humains, et il a ensuite été émis l’hypothèse erronée qu’un manque d’insuline empêchait le glucose de pénétrer à l’intérieur de vos cellules, et donc que la glycémie atteignait des niveaux dangereux. Cette pensée erronée est maintenant enseignée dans les manuels et les cours universitaires partout dans le monde depuis de nombreuses années, entraînant un dogme. Malheureusement, il est très difficile de surmonter le dogme, et même si ce concept d’insuline s’est révélé erroné dans les années 1970, il continue d’être enseigné à ce jour.
Le transport du glucose n’est pas dépendant de l’insuline
L’hypothèse erronée selon laquelle le retrait de l’insuline entraîne une glycémie élevée parce que « le glucose ne peut pas pénétrer dans les cellules » était basée sur l’hypothèse que l’insuline est nécessaire pour que les cellules absorbent le glucose, plutôt que l’insuline augmentant simplement l’absorption du glucose. Ce que les scientifiques des années 50 n’ont pas noté, c’est comment les tissus peuvent absorber des quantités considérables de glucose même en l’absence d’insuline.
Le glucose pénètre dans vos cellules via une famille de transporteurs. Un transporteur primaire dans les cellules musculaires et adipeuses est connu sous le nom de GLUT-4. L’insuline stimule le GLUT-4 à se déplacer de l’intérieur d’une cellule à la surface cellulaire, où le glucose peut ensuite se lier au transporteur GLUT-4 et pénétrer dans la cellule. Cependant, il existe de nombreux transporteurs de glucose à la surface des cellules, même en l’absence d’insuline. En fait, il y a suffisamment de transporteurs à la surface de la cellule pour permettre à la cellule d’obtenir suffisamment de glucose pour subvenir à ses besoins énergétiques. Ainsi, le transport du glucose dans les cellules ne dépend jamais vraiment de l’insuline. L’insuline améliore l’absorption du glucose dans les cellules, mais elle n’est pas nécessaire pour cela. En réalité, les animaux ne deviennent pas diabétiques et ont une glycémie normale.
Ce qui se passe vraiment chez un diabétique de type I
Des études sur les traceurs métaboliques nous ont permis d’apprendre comment l’insuline fonctionne chez l’homme in vivo. Lorsque vous prenez un diabétique de type I hors de l’insuline, la glycémie augmente fortement. Cependant, ce n’est pas parce que le glucose ne peut pas pénétrer dans les cellules. En fait, l’absorption de glucose dans les cellules augmente en fait. En effet, la concentration de glucose dans le sang est tellement supérieure à la concentration cellulaire que le glucose doit pénétrer dans les cellules (rappelez-vous, il y a déjà suffisamment de transporteurs de glucose à la surface des cellules même s’il n’y a pas d’insuline). Alors pourquoi la glycémie monte-t-elle si haut? N’oubliez pas que la quantité de glucose dans votre sang est à la fois fonction de la quantité de glucose qui pénètre dans le sang (le taux d’apparition) et de la quantité de glucose qui quitte le sang (le taux de disparition). Chez un diabétique à jeun sans insuline, tout le glucose provient du foie. N’oubliez pas que votre foie aide à maintenir la glycémie lorsque vous êtes à jeun en libérant du glucose; ce glucose provient à la fois de la gluconéogenèse (la formation de glucose à partir de sources non glucidiques, comme les protéines) et de la glycogénolyse (la dégradation du glycogène stocké dans votre foie). L’insuline agit comme un frein (un chalone comme le Dr Schafer l’a décrit) sur ces processus. Ainsi, lorsque vous n’avez pas d’insuline, vous avez une gluconéogenèse et une glycogénolyse incontrôlable. L’hyperglycémie chez un diabétique non contrôlé est donc causée par une surproduction de glucose par le foie, et non parce que le glucose ne peut pas pénétrer dans les cellules.
En fait, comme l’insuline n’est pas présente, de nombreux processus se déroulent à des taux élevés, complètement déréglés. L’insuline inhibe normalement la production de cétones par votre foie, sans insuline pour ralentir la production de cétones, les cétones sont produites à des taux élevés, entraînant une acidocétose diabétique. C’est pourquoi l’hyperglycémie et l’acidocétose se produisent simultanément. Sans insuline, vous avez également accéléré la protéolyse (la dégradation des protéines) et la lipolyse (la dégradation des graisses). Les acides aminés élevés dans le sang fournissent un substrat supplémentaire pour que le foie continue de produire de grandes quantités de glucose. Les acides gras élevés fournissent un substrat au foie pour continuer à produire de grandes quantités de cétones.
Ainsi, l’insuline est comme un agent de la circulation ou un feu stop à une intersection. Il permet de ralentir et de contrôler le trafic. Sans feu stop ou agent de la circulation, les voitures traversent l’intersection sans contrôle et vous obtenez des accidents de la circulation. De même, sans insuline dans le corps, la gluconéogenèse, la glycolyse, la protéolyse, la cétogenèse et la lipolyse se déroulent toutes à des taux élevés sans rien pour les arrêter. Le résultat final est une hyperglycémie, une acidocétose et éventuellement la mort.
Lorsque vous injectez de l’insuline à un diabétique non contrôlé, vous freinez désormais tous les processus mentionnés précédemment. Vous inhibez la production de glucose par le foie, ce qui fait chuter la glycémie. Parce qu’il n’y a plus d’hyperglycémie, l’absorption de glucose dans les cellules diminue en fait. La lipolyse est inhibée, la concentration en acides gras libres tombe donc presque à zéro. Parce qu’il n’y a plus d’acides gras libres pour fabriquer les cétones, la production de cétones ralentit. La protéolyse est également inhibée.
L’insuline est un agent de la circulation plus qu’une hormone de stockage
Des études sur les traceurs métaboliques ont prouvé ce que Schafer avait supposé il y a près d’un siècle, que le rôle principal de l’insuline dans le corps est inhibiteur plutôt qu’excitateur. Bien que l’insuline ait certainement des fonctions excitatrices, ce n’est pas principalement une «hormone de stockage» que de nombreuses personnes prétendent être. L’insuline n’est pas nécessaire pour que vos cellules absorbent et stockent le glucose. Certes, cela améliore l’absorption, mais il y a une grande différence entre l’amélioration de l’assimilation et le besoin d’être absorbé.
Bien sûr, cette recherche ne nous dit que ce qui se passe lorsque l’insuline est présente par rapport à quand elle n’est pas présente. Qu’en est-il de la situation normale d’une personne en bonne santé, qui ingère un repas et voit une augmentation de la glycémie ? Que se passe-t-il pour ramener le glucose à la normale ? Et que se passe-t-il chez un diabétique de type II dans cette situation ?
QU’EN EST-IL D’UNE PERSONNE EN BONNE SANTE QUI INGÈRE UN REPAS ET VOIT UNE AUGMENTATION DE LA GLYCÉMIE ?
Suivez le glucose !
Tout comme les études sur les traceurs métaboliques nous ont permis de comprendre ce qui se passe lorsque vous injectez de l’insuline à un diabétique de type I non contrôlé, elles nous ont également permis de comprendre ce qui se passe chez les personnes en bonne santé ainsi que chez les diabétiques de type II. Une étude classique sur les traceurs métaboliques a suivi ce qui arrive au glucose lorsqu’il est pris par voie orale. Dans cette étude, les diabétiques de type 2 et les sujets témoins en bonne santé ont reçu 1 gramme de glucose par kilogramme de poids corporel (près d’un demi-gramme par 500 grammes de poids). À l’aide de traceurs métaboliques, les chercheurs ont déterminé non seulement où allait le glucose, mais aussi ce qui se passait dans la production de glucose par le foie. Les chercheurs ont également mesuré les niveaux d’insuline dans le sang.
Comme vous vous en doutez, le glucose par voie orale a provoqué une augmentation de la glycémie et une augmentation correspondante de l’insuline. Chez les personnes en bonne santé, la production de glucose par le foie a été considérablement supprimée par l’augmentation de l’insuline. En fait, la production de glucose a chuté de 70 à 80% 75 à 105 minutes après l’ingestion du glucose. Après 3,5 heures, la production de glucose était toujours supprimée de 50%. Ainsi, l’une des façons dont l’insuline aide à contrôler la glycémie après avoir mangé est de dire à votre foie d’arrêter de produire du glucose. C’est logique, vous ne voulez pas que votre foie produise du glucose lorsque le glucose pénètre dans le sang à partir de votre système digestif.
La production de glucose hépatique a également été supprimée chez les diabétiques de type 2. Cependant, cette suppression a été altérée chez les diabétiques d’environ 40%. Il s’agit d’un cas de résistance à l’insuline dans le foie des diabétiques, le foie ne répond pas à l’insuline comme il se doit (rappelez-vous que l’insuline supprime la production de glucose dans le foie) et produit donc trop de glucose. Dans l’article, les auteurs ont déclaré :
On peut conclure que la surproduction de glucose est un déterminant important de l’hyperglycémie diabétique, à la fois dans l’état post-absorbant et postprandial
La production de glucose par le foie ne nous raconte que la moitié de l’histoire. Bien que l’insuline inhibe la production de glucose par le foie, elle améliore également la capacité de vos tissus à prélever du glucose dans le sang (rappelez-vous, elle l’améliore, et elle n’est pas nécessaire pour cela). Les cellules absorbent le glucose de deux manières, par l’action de masse du glucose (c’est-à-dire le gradient de concentration, où la concentration de glucose dans le sang est tellement plus élevée que les cellules qu’elle se déplace dans les cellules), et par la stimulation de insuline. Dans cette étude, l’absorption de glucose dans les cellules a été altérée chez les diabétiques. Puisque le mouvement du glucose dans les cellules via l’action de masse est similaire entre les diabétiques et les sujets sains, la diminution de l’absorption du glucose chez les diabétiques était due à la résistance à l’insuline dans les cellules. L’absorption du glucose tissulaire a été altérée d’environ 27% chez les diabétiques.
L’insuline est un agent de la circulation plus qu’une hormone de stockage
Il ressort clairement de cette recherche que la réponse glycémique élevée d’un diabétique de type 2 est due à la fois à une réponse altérée du foie à l’insuline (de sorte que la production de glucose est plus élevée qu’elle ne devrait l’être), ainsi qu’à une réponse altérée des cellules. pour absorber le glucose du sang. Cependant, quand on regarde les pourcentages, la réponse altérée du foie est supérieure à la réponse altérée des cellules. D’autres recherches publiées la même année ont montré une résistance à l’insuline égale dans le foie et d’autres tissus, bien que cette recherche ait été effectuée avec des sujets à jeun. Dans cette étude ainsi que dans l’étude dont nous avons discuté, il y avait une très forte corrélation entre l’hyperglycémie à jeun et la production de glucose dans le foie; cela indique que, à jeun, c’est la surproduction de glucose par le foie qui est le facteur le plus important de provoquer une hyperglycémie chez un diabétique. Il convient également de noter à partir de cette recherche que l’absorption de glucose à jeun est en fait augmentée, et non diminuée, chez les diabétiques de type 2 (tout comme chez un diabétique de type I non contrôlé). Ainsi, l’hyperglycémie à jeun des diabétiques de type 2 et des diabétiques de type 1 non contrôlés est due à une surproduction de glucose par le foie, et non parce que «le glucose ne peut pas pénétrer dans les cellules». Chez un diabétique de type 2 en réponse à un repas, l’absorption de glucose dans les cellules est altérée.
Ce qui ressort clairement de toutes ces recherches, c’est que les principales fonctions de l’insuline dans le corps sont inhibitrices, agissant comme un frein sur de nombreux processus corporels. Bien que l’insuline stimule le stockage du glucose et d’autres nutriments, cette fonction n’est pas aussi importante que les fonctions inhibitrices. Ainsi, l’insuline devrait être considérée davantage comme un flic de la circulation que comme une hormone de stockage.
INSULINE ET PIC DE GLYCÉMIE TOUTE LA VÉRITÉ – CONCLUSION
Il paraîtrait que l’insuline est une hormone maléfique qui devrait être évitée, mais vous l’aurez compris l’insuline ne mérite pas le traitement qu’elle a reçu. Elle a été injustement diabolisée par beaucoup de monde dans le domaine de la nutrition. Cette diabolisation a été basée sur un certain nombre d’idées fausses concernant l’insuline, ses effets biologiques et sa sécrétion. James Krieger à travers son très bon travail de recherches et d’analyse vient confirmer ici ce que je suspectais. Ses différentes conclusions appuie ce que j’écrivais de manière très synthétique dans mon précédent article, que je vous invite à lire : Intérêt de l’indice glycémique pour les sportifs en bonne santé, les aliments à indices glycémiques élevés ne sont pas à fuir comme la peste.
De plus, les produits laitiers sont parmi les aliments les plus insulinémiques, mais qui ne favorisent pas la prise de graisse ou de poids, ce qui défait ainsi l’hypothèse selon laquelle les glucides entraînent l’accumulation de graisses par la sécrétion d’insuline.
Vous avez appris comment il existe de nombreuses incohérences partagées sur le fonctionnement de l’insuline dans le corps et comment elle a été injustement blâmée pour le gain de poids et de graisse dans notre société.
Contrairement à la croyance populaire, l’insuline n’est pas nécessaire pour que vos cellules absorbent le glucose. Cet article montre que la raison pour laquelle un diabétique de type I non contrôlé est hyperglycémique n’est pas parce que le sucre ne peut pas pénétrer dans les cellules, mais plutôt en raison d’une surproduction de glucose par le foie.
L’insuline agit comme un frein important sur de nombreux processus du corps, et sans elle, ces processus se déroulent sans réglementation et à des taux très élevés.
Pour conclure, voilà ce que vous devez retenir :
- L’insuline n’est élevée que pendant un certain temps après un repas chez les individus en bonne santé.
- Votre corps peut synthétiser et stocker les graisses même lorsque l’insuline est faible.
- L’insuline supprime l’appétit.
- La protéine est aussi un puissant stimulateur d’insuline.
- L’insuline n’a rien de nocif.
- Les pics d’insuline remplissent une fonction physiologique normale et importante.
- L’insuline est l’une des nombreuses hormones essentielles à la satiété.
- L’insuline n’est pas nécessaire pour que vos cellules absorbent et stockent le glucose.
- La réponse postprandiale à l’insuline des produits laitiers est en corrélation avec l’augmentation des BCAA (leucine, valine et isoleucine).
- Les produits laitiers ne favorisent pas la prise de poids et ils inhibent en fait la prise de poids dans les études animales.
- Les acides aminés élevés dans le sang fournissent un substrat supplémentaire pour que le foie continue de produire de grandes quantités de glucose.
- Les fonctions inhibitrices de l’insuline étaient beaucoup plus importantes que ses fonctions excitatrices ou stimulantes.
- L’insuline est un véritable modérateur (agent de la circulation) de notre organisme.
Référence :
– James Krieger – https://weightology.net/
154


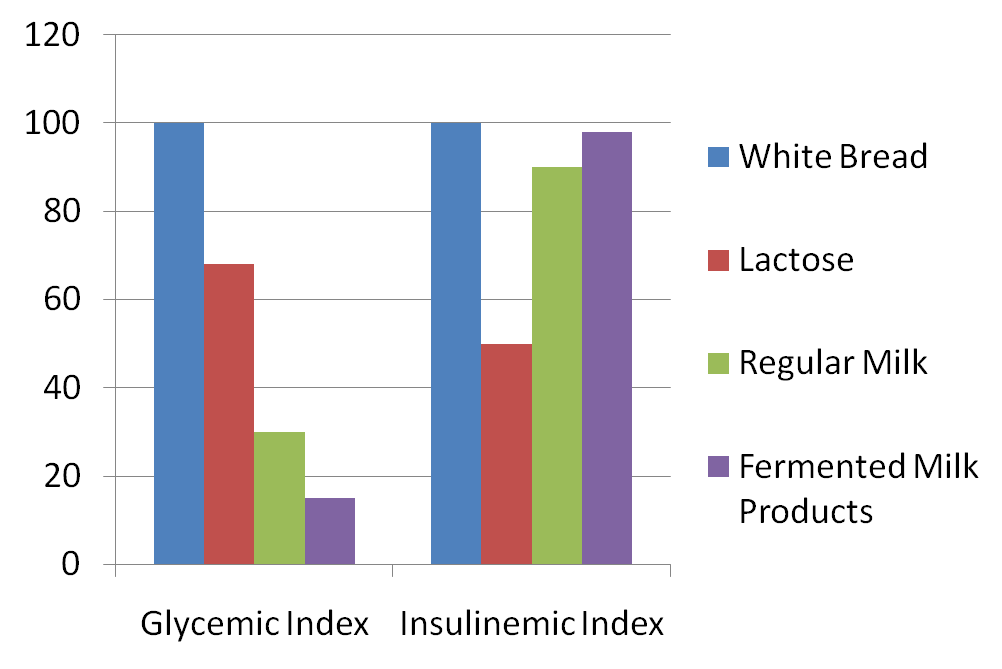
































Leave a Comment